Использование навигационного шаблона для выполнения резекции почки при преимущественно интраренально расположенной опухоли.
За последние годы значительно улучшились визуализирующие возможности современных диагностических систем. Наряду с этим получили широкий доступ скрининговые исследования, что стало возможным благодаря повсеместному внедрению ультразвуковых осмотров в повседневную практику врачей всех специальностей. Это, несомненно, привело к росту числа «случайных находок», зачастую бессимптомных образований почечной паренхимы, как правило, небольших размеров. Данная категория пациентов, как известно, при наличии соответствующих показаний, может подвергаться органосохраняющим пособиям. Исключение составляют только те больные, у которых при небольших размерах образование расположено практически в воротах почки, имея при этом «интимную» связь с магистральными почечными сосудами, что делает выполнение органосохраняющего пособия технически малореальным. Тем не менее, существует и другая группа пациентов со стадией заболевания T1-2, когда опухоль располагается интраренально, или преимущественно интраренально («экватор» опухоли более чем на 50% расположен глубже поверхности паренхимы) в верхнем, среднем или нижнем сегменте, ближе к латеральному контуру почки. К этой же группе можно и отнести тех больных, у которых опухоль располагается также глубоко на передней или задней поверхности почки вдали от магистральных сосудов. Таким больным, даже при небольших размерах опухоли, не всегда удается радикально выполнить резекцию, что связано с отсутствием интраоперационных ориентиров для выявления точных границ опухолевого узла на поверхности почки. Использование интраоперационных ультразвуковых датчиков для малых объектов с высокой частотой генерации волн, позволяет лишь ориентировочно установить внутренние границы опухолевого узла и хирургу приходится самостоятельно «додумывать» и проецировать их на поверхность органа, что не оказывается точным и зачастую требует выполнения «дополнительных резекций» почечной паренхимы, иногда с неоправданно излишним захватом здоровой ткани. Последнее особенно актуально у пациентов с сопутствующей почечной недостаточностью, когда необходимо стараться максимально сохранить объем функционирующей паренхимы. Также «дополнительные резекции» увеличивают риск интраоперационных кровотечений, нефрэктомий, удлиняют время искусственной ишемии почки, увеличивают протяженность наркоза, что не может не оказывать отрицательных влияния на течение послеоперационного периода.
В последние годы в медицинскую практику стали широко внедряться информационно-лазерные технологии, которые значительно усовершенствовали диагностические возможности и улучшили результаты лечения больных с различными заболеваниями [1-5]. В настоящее время в онкоурологии стала часто применяться мультиспиральная компьютерная томография с контрастным усилением (МСКТ), которая позволяет получить фактически исчерпывающую информацию об опухолевом процессе в почке, степени его распространенности, исключить местное и отдаленное метастазирование, переход процесса на магистральные вены [7, 8]. Все это позволило снизить не только количество задействованных на предоперационном этапе диагностических манипуляций (артериография, венокавография, колоноскопия, ультразвуковое исследование органов брюшной полости и т.д.), но также избежать многих инвазивных процедур, что, несомненно, является очевидным прорывом в обследовании онкологических больных. В нашем Университете МСКТ выполняется на 320-спиральном компьютерном томографе Toshiba Aquillon ONE с толщиной среза 1мм. (контрастное вещество визипак 350 – 100мл.). Однако, несмотря на все преимущества и полезность МСКТ, данный диагностический метод не позволяет ответить на все вопросы интересующие хирурга. Больше всего это касается описания особенностей топографо-анатомических взаимоотношений опухоли с важнейшими анатомическими структурами почки (сосуды, мочевые пути) и последующего их адекватного отображения. Это связано с тем, что базовое программное обеспечение даже современных компьютерных томографов не позволяет совместить все 4 фазы контрастного исследования почек, чтобы получить всесторонне объемное изображение. Помимо этого требования предъявляемые урологами не входят в стандартный протокол описания компьютерного исследования мочеполовой системы и, как правило, врачи рентгенологи не уделяют этому должного внимания, что усложняет дальнейшие диагностические и лечебные шаги.
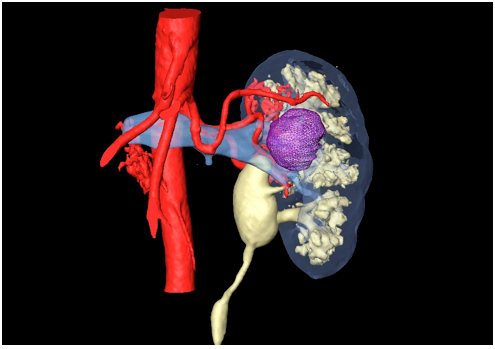
Рис.1. Компьютерное моделирование пациентки N.
На основании данных МСКТ, которые получаются в формате DICOM, с помощью программы 3Dview, могут быть построены трехмерные объекты человеческого тела, в том числе и внутренние органы, а также патологические изменения в них. При этом данное программное обеспечение позволяет совмещать различные фазы МСКТ между собой и с патологическим процессом, производя при этом «вычитание» и «прибавление» этих фаз в соответствии с поставленными задачами; делать изображение паренхимы прозрачным, видя внутри почки ход сосудов, мочевых путей и взаимоотношение их с опухолевым узлом; определять точное расположение опухолевого узла и направление роста, определять структуру ее кратера после виртуального удаления опухоли; поворачивать трехмерно совмещенные изображения в различных направлениях, получая точки обзора из различных ракурсов; делать получаемые анатомические блоки цветными в соответствии с изображениями в атласе, что значительно улучшает восприятие получаемых объектов (рисунок 1) [6].
Как было сказано выше, наибольшую проблему определения внешних ориентиров, в хирургии органосохраняющих операций на почке, составляют небольшие интраорганные, или преимущественно интраорганно расположенные образования. Благодаря наличию современных программных решений (3Dview) стало возможным воссоздание виртуальной объемной модели опухолевого процесса в почке с последующим построением электронной версии полимерного пластикового шаблона (твердотельная модель – в программе 3Dview). Данный шаблон позволяет получать внешние ориентиры на поверхности почки внутренние границы опухолевого узла, расположенного интраорганно. Данная электронная версия является исходной для последующего приготовления полимерного твердотелого шаблона методом лазерной стереолитографии. На установке лазерной стереолитографии (ЛС-250/Э) трехмерная модель в STL формате преобразовывается в твердотелый шаблон. Необходимо отметить, что лазерная стереолитография производилась в Институте проблем лазерных и информационных технологий РАН (Московская Область, г. Шатура) (рисунок 2 а, б).
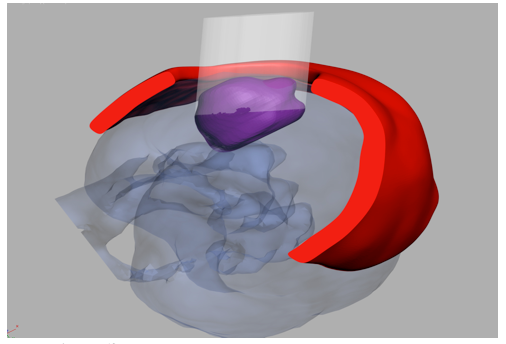
Рис. 2 а. Этап трехмерного построения электронной версии полимерного шаблона.

Рис. 2 б. Окончательный трехмерный вид электронной версии полимерного шаблона.
Необходимо также отметить, что данные полимерные шаблоны, имели минимальное время интраоперационной экспозиции с тканями человека на момент маркировки внешних границ опухоли на поверхности почки. Помимо этого, существуют сертификаты соответствия санитарно-эпидемиологическим нормам, говорящие о биологической безопасности данных объектов для организма человека (название продукта: фотополимеризующаяся композиция ИПЛИТ 3 (ФПК ЛСЛ 10 -325 по ТУ 2216 – 405 -05842324 -2005); рекомендуемое использование: смола для создания трехмерных моделей и опытных образцов. Продукт классифицирован как относящийся к 4 классу опасности – малоопасные вещества — по ГОСТ 12.1.007.).
В качестве иллюстративного примера приводим клиническое наблюдение. Пациент К. 60 лет, 20.05.11 г. обратился в клинику урологии Первого МГМУ для профилактического осмотра по поводу хронического простатита. Однако, при ультразвуковом исследовании органов мочеполовой системы в проекции нижнего сегмента левой почки выявлено объемное образование размерами 2,0 х 2,2 см., которое располагается преимущественно интраренально (рисунок 3).
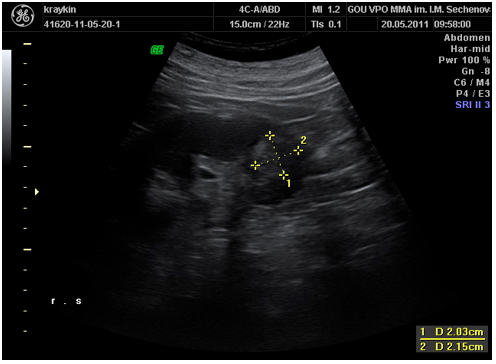
Рис. 3. Ультразвуковое исследование почек (пациент К. 60 лет).
Наличие образования левой почки, а также конкрементов почек подтверждено МСКТ с контрастным усилением. Учитывая наличие сопутствующей мочекаменной болезни, а также небольшие размеры образования и предполагаемую продолжительность жизни больного решено выполнить резекцию почки с опухолью. У больного имеются относительные показания к органосохраняющему пособию. Пациент предупрежден о том, что в случае технической невозможности будет выполнена нефрэктомия слева. В качестве предоперационной подготовки, с целью уточнения топографо-анатомических особенностей взаимоотношения опухолевого узла с подлежащими структурами почки (сосуды, мочевые пути) выполнено компьютерное моделирование (рисунок 4) с последующим приготовлением твердотелого шаблона для маркировки внешних границ опухоли на поверхности почки (рисунок 5). Необходимо отметить, что преимущественно интраорганно расположенная опухоль не позволяла надеяться на достаточно радикальное удаление ее, даже с помощью ультразвуковой интраоперационной ориентировки.
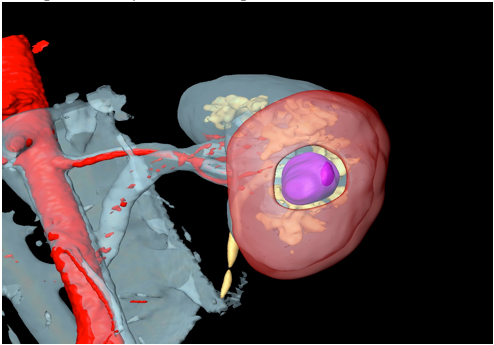
Рис. 4 Компьютерная версия полимерного шаблона, созданная с помощью программного обеспечения 3Dmax.
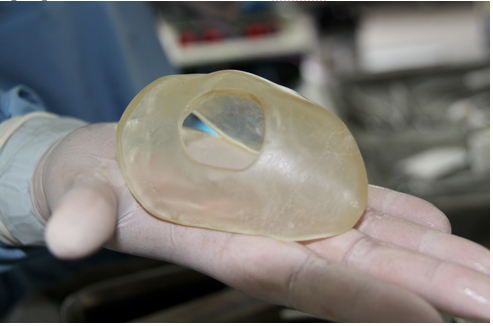
Рис. 5. Твердотелый полимерный шаблон, сформированный под конфигурацию нижнего полюса лево почки.
02.06.11 г. пациенту К., 60 лет с диагнозом опухоль левой почки T1аN0M0, мочекаменная болезнь, камни почек выполнена резекция почки с опухолью (рисунок 6).
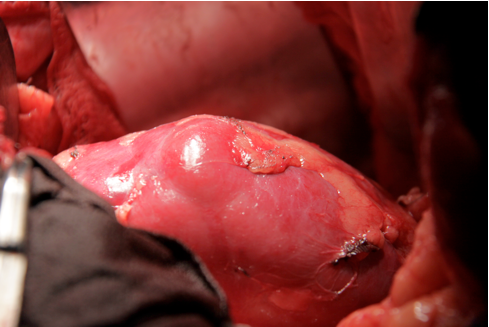
Рис. 6. Неровность контура неизмененной макроскопически паренхимы почки (зона, большей частью интарорганно расположенного, опухолевого узла без видимых внутренних границ его).
Интраоперационно выполнено ультразвуковое исследование, которое дало лишь приблизительную ориентировку в отношении расположения небольшого образования почечной паренхимы. С целью оптимизации наружных ориентиров опухоли на поверхности органа, к нижнему полюсу левой почки адаптирован полимерный шаблон с внутренним отверстием. Краю внутреннего отверстия шаблона соответствует граница опухоли по диаметру внутри почки плюс 0,5 см. нормальной ткани паренхимы. Произведена маркировка бриллиантовым зеленым по краю отверстия в шаблоне (рисунок 7).
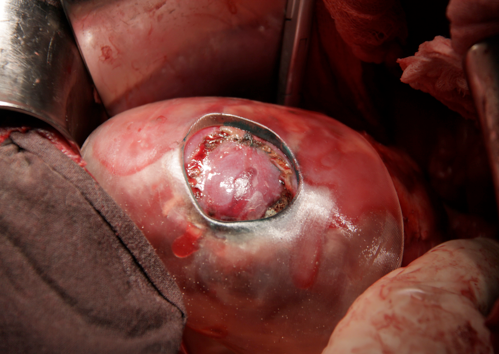
Рис. 7. Маркировка границ резекции паренхимы почки.
По линии маркировки выполнена резекция паренхимы почки с опухолью (рисунок 8).
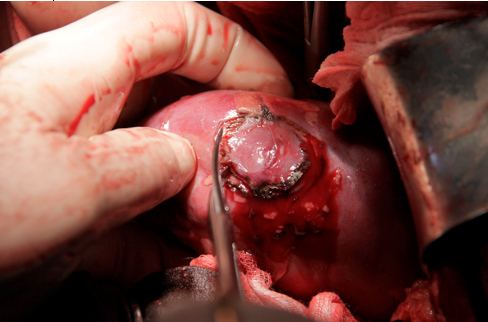
Рис. 8. резекция почки по линии маркировки.
При визуальном контроле элементов опухолевой ткани на дне кратера резекции нет. Отсюда же взят материал для морфологического исследования на предмет радикальности выполненного пособия (рисунок 9).
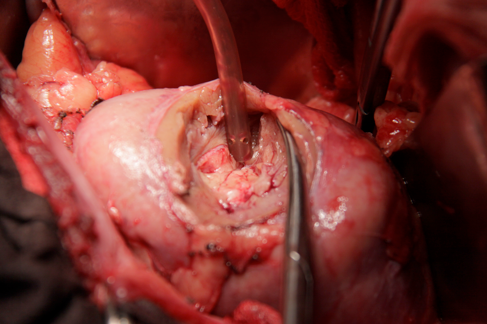
Рис. 9. Дно поверхности резекции левой почки.
По результатам морфологического исследования у пациента светлоклеточный умеренно-дифференцированный рак. Морфологическое заключение из зоны резекции – паренхима почки. На данный момент пациент выписан. Послеоперационный период протекает без осложнений. Таким образом, на основании выше изложенного можно сделать следующие выводы: 1) компьютерное моделирование позволяет более точно по сравнению с другими видами визуализации определить топографо-анатомические взаимоотношения опухоли с нормальными структурами почки (мочевыми путями, сосудами); 2) с помощью современных программных решений 3Dview и 3Dmax воспроизводится максимально объективная картина патологического процесса, с последующим созданием индивидуальных полимерных шаблонов для выполнения радикальной резекции почки с опухолью в необходимом объеме; 3) лазерная стереолитография может рекомендоваться как неотъемлемая диагностическая процедура у пациентов с интраорганным, или с преимущественно интраорганным («экватор» опухоли на более чем 50% «погружен» в паренхиму почки) расположением опухоли почки; 4) несмотря на имеющиеся явные преимущества компьютерного моделирования перед другими методами визуализации оно не может пока широко использоваться в повседневной практике врача уролога из-за высокой цены.
Считаем необходимым так же затронуть ту грань проблемы которая не была освещена выше, а именно органосохряняющие операции при опухоли почки выполняемые по абсолютным показаниям. Зачастую императивные показания к выполнению резекции почки заставляют прибегать к крайней необходимости сохранения непораженной части почечной паренхимы, что требует всестороннего анализа топографоанатомических соотношений. Стремление сохранить орган должно учитывать при этом обязательное удаление опухоли в пределах здоровых тканей, обеспечение остающейся почечной ткани адекватным кровоснабжением и мочевыми путями. Данные полученные с помощью компьютерного моделирования должны быть проанализированы при планировании каждого подобного пособия, что позволит оптимизировать интраоперационные действия. Таким образом все этапы операции разрабатываются заранее, а во время ее исполнения хирург имеет возможность уточнить и выполнить наиболее технически сложные и важные моменты оперативного пособия с ориентировкой на единую картину патологического процесса. Особенно велико значение данного метода у больных с двусторонним раком почек, при поражении единственной почки, а так же во всех случаях когда операция представляется технически трудновыполнимой и возникают вопросы о ее осуществимости. В случае когда хирург не имеет право на органоуносящую операцию и на кону стоит жизнь больного, никакие материальные ценности не должны мешать священному долгу врача – лечению больного.
Авторы: Глыбочко П. В., Аляев Ю.Г., Терновой С. К., Фиев Д. Н., Петровский Н. В., Матюхов И. П. Институт уронефрологии Первого МГМУ им. И.М. Сеченова.
Литература.
- Миргазизов М.З., Гюнтер В.Э., Итин В.И., Монасевич Л.А., Сысолятин П.Г., Староха А.В. Сверхэластичные имплантаты и конструкции из сплавов с памятью формы в стоматологии. — М.: Квинтэссенция. 1993. — 231 с.
- Рогинский В.В., Евсеев А.В., Коцюба Е.В., Попов В.К., Пасечников А.В., Иванов А.Л., Топольницкий О.З. Лазерная стереолитография – новый метод биомоделирования в черепно-челюстно-лицевой хирургии // Новое в стоматологии. – 2002. — № 3 – с.92-95.
- Стучилов В.А., Никитин А.А., Евсеев А.В., Панченко В.Я., Ко-цюба Е.В., Лобанов Д.А., Герасименко М.Ю. Клинические аспекты использования метода лазерной стереолитографии при хирургическом лечении травм средней зоны лица. // Клиническая стоматология. – 2001. — № 3 – с.54-58.
- Кулагин В.В. Стереолитография в медицинской промышленности // Новое в стоматологии. — 2002. — №3. — С.37-38.
- Митрошенков П.Н. Планирование реконструктивных операций с использованием метода лазерной стереолитографии // Вестник стоматологии и челюстно-лицевой хирургии. — 2004. — Т.1, Вып.4. -С. 14-27.
- Федоров, В. Д. [и др.] Виртуальное хирургическое моделирование на основе данных компьютерной томографии. М., 2003. 184 с.
- Ю.Г. Аляев, А.А. Крапивин. Выбор диагностической и лечебной тактики при опухоли почки. Москва 2005.
- Ю.Г. Аляев, П.В. Глыбочко, З.Г. Григорян, М.А. Газимиев. Органосохраняющие операции при опухоли почки. Москва 2009.