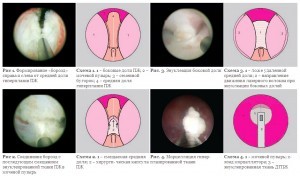
Последовательно энуклеированные средняя и боковые доли смещаются в мочевой пузырь и в последующем эвакуируются при помощи эндоморцеллятора (см. рис. 3, 4 и схемы 3, 4). При отсутствии возможности использования морцеллятора доли ПЖ частично энуклеируются, а затем деваскуляризированные доли измельчаются при помощи резектоскопа и удаляются по тубусу последнего (техника «гриба»). Коагуляция кровоточащих сосудов обеспечивается путем отведения кончика волокна на 3–4 мм от сосуда. Во время HoLEP в качестве ирригационной жидкости обычно используется физиологический раствор.
За период с 2006 по 2008 г. были опубликованы результаты четырех рандомизированных исследований, в двух из которых эта методика сравнивалась с ТУР ПЖ, а в двух других – с открытой аденомэктомией. Период наблюдения составлял более 24 месяцев. В общем, результаты исследования подтвердили эффективность и стойкий эффект HoLEP в сравнении с двумя традиционными методиками. Rainer M. Kuntz представил сравнительные результаты HoLEP и ТУР ПЖ. Период наблюдения составил 36 месяцев. В исследование было включено 200 пациентов с обструкцией нижних мочевых путей и объемом ПЖ менее 100 см3, которым были выполнены HoLEP или ТУР ПЖ. Всем пациентам проведено обследование до операции, а также через 1, 6, 12, 18, 24, 36 месяцев после операции. Изучены максимальная скорость мочеиспускания, объем остаточной мочи и индекс I-PSS у каждого пациента. Суммарный балл I-PSS статистически значимо уменьшался через 2 года после операции в группе пациентов, которым выполнена HoLEP по сравнению с группой ТУР ПЖ (1,7 против 3,9; p < 0,0001) и сравним через 3 года (2,7 против 3,3; p=0,17). Объем остаточной мочи в группе HoLEP был ниже, чем в группе ТУР ПЖ, как через 2 года после операции (5,6 против 19,9; p < 0,001), так и через 3 года (8,4 против 20,2; p=0,12). Максимальная скорость мочеиспускания после HoLEP и ТУР ПЖ была сравнима; через 2 года (28,0 против 29,1 мл/с; p=0,83), через 3 года (29,0 против 27,5 мл/с; p=0,41). Структура осложнений: стриктура уретры – 4,1% после HoLEP и 3,3% после ТУР ПЖ; рубцовая деформация шейки мочевого пузыря – 3,1% и 3,3% соответственно (p=1,0); статистически значимых различий между двумя группами не было (p > 0,05). Повторные операции по поводу поздних осложнений проводились через 4 и более недель после первой и состояли только из оптических уретротомий и инцизий шейки мочевого пузыря. Тем же автором проведено рандомизированное исследование, направленное на сравнение эффективности и безопасности HoLEP и открытой аденомэктомии в лечении пациентов с гиперплазией ПЖ, составляющей более 100 г. Показано, что HoLEP и открытая аденомэктомия показали идентичное количество удаленной ткани, а также схожие результаты улучшения мочеиспускания при значительно меньших кровопотере, длительности нахождения в стационаре и числе осложнений. Автор заключил, что при больших железах HoLEP служит истинно эндоурологической альтернативой открытой аденомэктомии. Схожие результаты представлены Richard Naspro и соавт., Peter J. Gilling и соавт. Проведенные исследования о влиянии HoLEP и ТУР ПЖ на сексуальную функцию свидетельствуют о сходной частоте развития ретроградной эякуляции.
 Энуклеация гольмиевым лазером: новый стандарт оперативного лечения больных гиперплазией простаты?
Энуклеация гольмиевым лазером: новый стандарт оперативного лечения больных гиперплазией простаты?
Трансуретральная электрорезекция предстательной железы (ТУР ПЖ), пришедшая на смену открытой аденомэктомии, является признанным «золотым стандартом» хирургического лечения инфравезикальной обструкции, обусловленной доброкачественной гиперплазией предстательной железы (ДГПЖ).
В то же время не прекращается поиск новых, минимально инвазивных методик, которые не уступали бы ТУР ПЖ по эффективности, но позволили бы уменьшить число осложнений и неудач последней. Такие методики, как трансуретральная микроволновая терапия (TUMT), трансуретральная игольчатая абляция (TUNA), а также введение этилового алкоголя и ботокса в ПЖ не нашли широкого применения в силу либо недостаточной эффективности, либо неблагоприятного профиля осложнений. Наибольшее развитие и применение в настоящее время нашли хирургические вмешательства с применением лазера – лазерная вапоризация c использованием KTP или диодного лазера и гольмиевая энуклеация гиперплазии простаты (HoLEP). Для HoLEP используется лазерная энергия мощностью 60–100 Вт, сфокусированная «на кончике» лазерного волокна, которая позволяет рассекать гиперплазированную ткань предстательной железы . Сначала доли предстательной железы отделяются от капсулы аналогично тому, как это делается указательным пальцем хирурга в ходе открытой аденомэктомии (см. рис. 1, 2 и схемы 1, 2).
Последовательно энуклеированные средняя и боковые доли смещаются в мочевой пузырь и в последующем эвакуируются при помощи эндоморцеллятора (см. рис. 3, 4 и схемы 3, 4). При отсутствии возможности использования морцеллятора доли ПЖ частично энуклеируются, а затем деваскуляризированные доли измельчаются при помощи резектоскопа и удаляются по тубусу последнего (техника «гриба»). Коагуляция кровоточащих сосудов обеспечивается путем отведения кончика волокна на 3–4 мм от сосуда. Во время HoLEP в качестве ирригационной жидкости обычно используется физиологический раствор.
За период с 2006 по 2008 г. были опубликованы результаты четырех рандомизированных исследований, в двух из которых эта методика сравнивалась с ТУР ПЖ, а в двух других – с открытой аденомэктомией. Период наблюдения составлял более 24 месяцев. В общем, результаты исследования подтвердили эффективность и стойкий эффект HoLEP в сравнении с двумя традиционными методиками. Rainer M. Kuntz представил сравнительные результаты HoLEP и ТУР ПЖ. Период наблюдения составил 36 месяцев. В исследование было включено 200 пациентов с обструкцией нижних мочевых путей и объемом ПЖ менее 100 см3, которым были выполнены HoLEP или ТУР ПЖ. Всем пациентам проведено обследование до операции, а также через 1, 6, 12, 18, 24, 36 месяцев после операции. Изучены максимальная скорость мочеиспускания, объем остаточной мочи и индекс I-PSS у каждого пациента. Суммарный балл I-PSS статистически значимо уменьшался через 2 года после операции в группе пациентов, которым выполнена HoLEP по сравнению с группой ТУР ПЖ (1,7 против 3,9; p < 0,0001) и сравним через 3 года (2,7 против 3,3; p=0,17). Объем остаточной мочи в группе HoLEP был ниже, чем в группе ТУР ПЖ, как через 2 года после операции (5,6 против 19,9; p < 0,001), так и через 3 года (8,4 против 20,2; p=0,12). Максимальная скорость мочеиспускания после HoLEP и ТУР ПЖ была сравнима; через 2 года (28,0 против 29,1 мл/с; p=0,83), через 3 года (29,0 против 27,5 мл/с; p=0,41). Структура осложнений: стриктура уретры – 4,1% после HoLEP и 3,3% после ТУР ПЖ; рубцовая деформация шейки мочевого пузыря – 3,1% и 3,3% соответственно (p=1,0); статистически значимых различий между двумя группами не было (p > 0,05). Повторные операции по поводу поздних осложнений проводились через 4 и более недель после первой и состояли только из оптических уретротомий и инцизий шейки мочевого пузыря. Тем же автором проведено рандомизированное исследование, направленное на сравнение эффективности и безопасности HoLEP и открытой аденомэктомии в лечении пациентов с гиперплазией ПЖ, составляющей более 100 г. Показано, что HoLEP и открытая аденомэктомия показали идентичное количество удаленной ткани, а также схожие результаты улучшения мочеиспускания при значительно меньших кровопотере, длительности нахождения в стационаре и числе осложнений. Автор заключил, что при больших железах HoLEP служит истинно эндоурологической альтернативой открытой аденомэктомии. Схожие результаты представлены Richard Naspro и соавт., Peter J. Gilling и соавт. Проведенные исследования о влиянии HoLEP и ТУР ПЖ на сексуальную функцию свидетельствуют о сходной частоте развития ретроградной эякуляции.
В клинике урологии Первого МГМУ им. И.М. Сеченова в настоящее время активно внедряется HoLEP. Нами применяется лазерная установка PowerSuite (60 Вт) с многоразовым лазерным волокном 550 мкм.
Операция выполняется по стандартной методике. Исходно у нас не было возможности использовать морцеллятор, в связи с чем для удаления ткани ПЖ мы применяли технику «гриба». В настоящее время энуклеированные доли ДГПЖ смещаются в мочевой пузырь и удаляются при помощи эндоморцеллятора Richard Wolf Piranha. Наш опыт и сравнительный анализ лечения 12 пациентов, которым выполнена HoLEP, позволяет говорить об эффективности, сопоставимой с таковой при проведении ТУР ПЖ при железах среднего объема, и о лучших результатах (большем объеме удаляемой ткани) при лечении больных с гиперплазией больших размеров. Так, суммарный балл I-PSS статистически значимо уменьшался в ранние сроки и через год после операции в группе пациентов, которым выполнена HoLEP, по сравнению с группой ТУР ПЖ (2,9 против 3,5; p=0,01). Объем остаточной мочи в группе HoLEP был меньше, чем в группе ТУР ПЖ (10,2 против 15,6; p=0,01). Максимальная скорость мочеиспускания после HoLEP и ТУР ПЖ была сравнима (21,8 против 24,3 мл/с; p=0,3). Также нами отмечено уменьшение объема кровопотери во время операции по сравнению с ТУР ПЖ, которое выявлялось по специальной формуле с определением гемоглобина крови и гемоглобина в промывной жидкости.
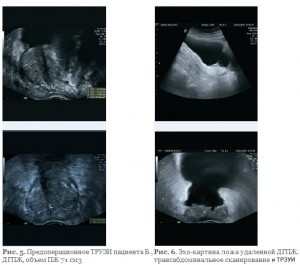
Приводим данные клинического наблюдения. Пациент Б., 63 лет, обратился в клинику с жалобами на учащенное, затрудненное мочеиспускание вялой струей, ночную поллакиурию до 3–4 раз. При пальцевом ректальном исследовании: ПЖ увеличена, с четким, ровным контуром, паренхима однородная, плотноэластической консистенции, безболезненная, срединная бороздка сглажена. Объем ПЖ при трансабдоминальном ультразвуковом исследовании составил 68 см3, при трансректальном сканировании – 71 см3 (рис. 5).
При урофлоуметрии максимальная скорость мочеиспускания равнялась 7,8 мл/с, средняя – 4,2 мл/с, объем мочевого пузыря – 138 мл. Объем остаточной мочи составил 45 мл. При ультразвуковой микционной цистоуретроскопии установлено, что простатический отдел уретры сужен и деформирован узлами гиперплазии. ПСА крови – 1,3 нг/мл. Поставлен диагноз: ДГПЖ I степени. С целью восстановления адекватного мочеиспускания пациенту выполнена лазерная энуклеация ПЖ. Вес удаленной ткани (сухого остатка) составил 36 г, объем интраоперационной кровопотери – около 180 мл. Послеоперационный период протекал гладко. Уретральный катетер удален на первые сутки после мочеиспускания. Самостоятельное мочеиспускание восстановилось в полном объеме. При контрольной урофлоуметрии максимальная скорость мочеиспускания 23,6 мл/с, средняя – 14,2 мл/с, при объеме мочевого пузыря 176 мл. Объем остаточной мочи – 15 мл. При контрольном ультразвуковом исследовании визуализируется ложе удаленной ДГПЖ размером до 2,6 см (рис. 6). Пациент выписан из стационара в удовлетворительном состоянии.
Полученные нами данные, и результаты крупных рандомизированных исследований свидетельствуют о высокой эффективности HoLEP, сравнимой с открытой аденомэктомией по улучшению мочеиспускания (показатели урофлоуметрии, балл по шкале I-PSS, уменьшение объема остаточной мочи) и объему удаляемой ткани, а также превосходящей ТУР ПЖ у пациентов с ДГПЖ больших размеров. При этом по профилю безопасности методика HoLEP имеет неоспоримые преимущества перед открытой аденомэктомией и ТУР ПЖ у пациентов с нарушениями функций свертывающей системы крови, и получающих в постоянном режиме антикоагулянтную терапию. В связи с вышесказанным, есть основания рассматривать данный метод как весьма вероятный новый «золотой стандарт» оперативного лечения ДГПЖ.
Авторы:
Константин Леонидович Локшин Д.м.н., доцент кафедры урологии Первого МГМУ им. И.М. Сеченова
Алим Мухамедович Дымов Аспирант кафедры урологии Первого МГМУ им. И.М. Сеченова