 В ГКУБ № 47 и ГКБ № 57 г. Москвы накоплен более чем 20-летний опыт использования эндоскопических методов диагностики и лечения папиллярных опухолей верхних мочевых путей (ВМП). Мы поставили перед собой цель обобщить современные возможности и ограничения данных методов на основании изучения отдаленных результатов их применения.
В ГКУБ № 47 и ГКБ № 57 г. Москвы накоплен более чем 20-летний опыт использования эндоскопических методов диагностики и лечения папиллярных опухолей верхних мочевых путей (ВМП). Мы поставили перед собой цель обобщить современные возможности и ограничения данных методов на основании изучения отдаленных результатов их применения.
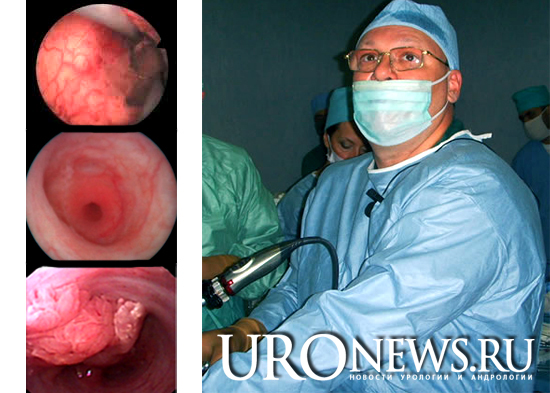
Проведен ретроспективный анализ наблюдения и лечения 195 пациентов (82 мужчины, 113 женщин, возраст 38–82 года), которым с подозрением на уротелиальный рак ВМП была проведена диагностическая или лечебная уретеропиелоскопия и которые прошли контрольное обследование не менее чем через 5 лет после операции. Диагноз «рак ВМП» морфологически верифицирован у 108 (55%) пациентов, в остальных случаях эндоскопическая биопсия ВМП была неинформативна и решение об удалении опухоли основывалось на эндоскопических характеристиках образования. Эндоскопическое удаление опухоли было проведено у 152 (78%) больных. У 72 пациентов удаление производилось по абсолютным показаниям, а у остальных 80 – по элективным показаниям. У 39 больных произведено механическое удаление опухоли, у 47 – электровапоризация и у 66 – гольмиевая резекция и аблация. Стадию рТ смогли установить только у 32 пациентов, в остальных случаях патологическая стадия осталась неизвестной. Положительный цитологический анализ мочи был выявлен только у пациентов с инвазивными крупными опухолями, у которых эндоскопическое удаление не представилось возможным. Наиболее частой локализацией папиллярной опухоли явилась лоханка (60 больных) и нижняя треть мочеточника (45 пациентов), реже – средняя треть (23 больных), верхняя треть (22 пациента), чашечки почки (8 пациентов). Размеры опухолей варьировали от 2 мм до 6 см. Сопутствующий рак мочевого пузыря выявлялся или был ранее диагностирован у 87 больных (45%). Поражение шейки мочевого пузыря и простатического отдела уретры было выявлено у 21 мужчины с наличием папиллярного рака верхних мочевых путей (38%).
Среди 152 пациентов, которым было проведено эндоскопическое лечение, рецидив рака ВМП был выявлен в 23% случаев (35 больных). Еще у 20 (13%) пациентов были выявлены рецидивы рака в мочевом пузыре. У 20 больных рецидив был выявлен в течение первого года после операции. Радикальное оперативное лечение (нефруретерэктомия с резекцией мочевого пузыря) по поводу рецидива было проведено у 29 пациентов, остальным пациентам проведено повторное эндоскопическое лечение. Одному больному по поводу тотального поражения мочевого пузыря выполнена цистэктомия и нефруретерэктомия спустя 11 месяцев после первичной операции. Общая пятилетняя выживаемость составила 91%, опухоль -специфичная выживаемость – 95%.
Выводы
1. Трансуретральное эндоскопическое удаление опухолей ВМП является высокоэффективным методом лечения.
2. Нефруретерэктомия с резекцией мочевого пузыря так же не показана при первичной опухоли ВМП, как цистэктомия при первичной мышечно-неинвазивной опухоли мочевого пузыря.
3. Цитологическое исследование мочи не оказывает существенной помощи ни в постановке диагноза, ни в определении тактики лечения.
4. Эндоскопическая биопсия стенки ВМП малоинформативна и, как правило, не позволяет установить стадию Т.
5. В определении возможности эндоскопического удаления опухоли основную роль играют не размеры опухоли, а характер ее роста и техническое оснащение операционной, а также опыт оперирующего уролога.
6. Все пациенты после эндоскопического удаления опухоли должны быть предупреждены о необходимости регулярных эндоскопических осмотров ВМП в течение 5 лет.
Авторы: Мартов А.Г., Ергаков Д.В. ИПК ФМБА России, кафедра урологии РМАПО, Москва 2014г.