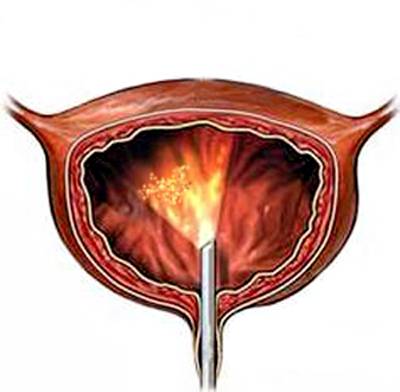
Лейкоплакия мочевого пузыря
Перстистирующая угентность и учащенное мочеиспускание, хроническая уретральная или тазовая боль у женщин по-прежнему остаются сложной диагностической и терапевтической проблемой. Так как не редко бывает, так что в общем анализе мочи и посеве мочи отсутствуют патологические изменения.
При обследовании пациенток молодого возраста часто выявляют инфекции передающиеся половым путем. Пациентки проходят множество неэффективных курсов общего и местного лечения, у пациентки начинают предполагать интерстициальный цистит, или же психические заболевания. Но известен факт о том что при обследовании пациенток со стойкими явлениями дизурии, интерстициальный цистит встречается лишь у 3,6 % пациенток.
По данным разных авторов при цистоскопии у 63,6-100% пациенток со стойкой дизурией, хронической тазовой болью обнаруживается лейкоплакия с расположением в шейке мочевого пузыря и мочепузырном треугольнике. В тоже время лейкоплакия до настоящего времени является наиболее неизученным заболеванием слизистой оболочки мочевого пузыря. В свете последних исследований лейкоплакия представляет собой патологический процесс который характеризуется нврушением основных функций многослойного плоского эпителия.
Если о остановится на истории вопроса, то следует отметить что первое описание лейкоплакии принадлежит К. Рокитанскому и относится к 1861 году. Спустя год о ней сообщает И.М. Пеликан он же и указал на способность лейкоплакии к малигнизации. А.П. Фрумкин подробно описывает лейкоплакию оговаривая ее способность к раковой трансформации в «Цистоскопическом атласе».
То что лейкоплакия это предрак читают многие авторы (Д.В. Робустов, А.И. Струков, Н.И. Краковский, А.М. Романенко и др.) тем не менее хочется отметить интересный факт, в настоящее время не имеется ни одного достоверного случая перехода лейкоплакии мочевого пузыря в рак.
В последние годы стала очевидна роль урогенитальных инфекций (chlamidia trachomatis, Ureaplasma urealiticum, N. gonorrhoeae, M. genitalium, T. vaginalis, Herpes simplex). В клинику все чаще обращаются молодые женщины длительно страдающие стойкой дизурией и/или с хронической тазовой болью. Вероятно, это вызвано значительным увеличением распространенности ИППП в последние годы, отсутствием единых к диагностике и лечению ИППП, инфекций мочевых путей врачами различных специальностей.
Под воздействием урогенитальных инфекций происходит повреждение уротелия мочевого пузыря с фрмированием плоскоклеточной метаплазии. В работе Murakami показано, что у пациенток со стойкой дизурией и ургентностью с и или без бактериурии при цистоскопии с биопсией выявляется плоскоклеточная метаплазия с разной выраженностью подслизистого фиброза. Интересно, что при выраженной степени морфологических изменений бактерии отсутствовали. На основании чего автор делает выводы о том что инфекция является причинным фактором повреждения уротелия и формированием метаплазии, в то время как дальнейшая альтерация происходит вне зависимости от инфекций, приводя к длительному рецидивирующему течению болезни. В работе Siberi et al. подтверждено, что у пациенток с плоскоклеточной метаплазией имеется повышенная проницаемость уротелия, невозможна адаптивная перестройка уротелия при растяжении мочевого пузыря.
Основоплагающим этапом патогенеза лейкоплакии мочевого пузыря является разрушение нормального гликозоаминогликанового слоя мочевого пузыря под воздействием урогенитальных инфекций. Даже в условиях избавления пациентки от возбудителя после правильного курса специфической антибактериальной терапии сохраняется стойкая дизурия из- повышенной проницаемости уротелия для компонентов мочи. Птогенетически обоснованным лечением лейкоплакии мочевого пузыря являются длительные инстилляции аналогами гикозаминогликанов (гепарина, гиалуроновой кислоты, хондроитин сульфата, пентозанполисульфата). Хирургическое удаление (ТУР) следует проводить только при неэффективности проводимой терапии и при наличии таких пролиферативных изменений уротелия, как псевдополипоз шейки мочевого пузыря.
При морфологическом подтверждении диагноза лейкоплакии мочевого пузыря у данной категории больных применялись инстилляции аналогов ГАГ (гепарина) по 25 тысяч единиц 203 раза в неделю в течении 3 месяцев. Двум паценткам с обнаруженной плоскоклеточной папилломой мочевого пузыря и трем пациенткам с псевдополипозом мочевого пузыря выполнена ТУР. На фоне леченияпацентки отмечали значительное улучшение самочувствия, а именно уменьшение или исчезновение боли за лоном, в уретре в покое и при мочеиспускании, значительное уменьшениечастоты мочеиспусканий, ургентных позывов.
Несотря на то, что эндоскопическая картина лейкоплакии мочевого пузыря весьма характерная, необходимо гистологическое подтвержление диагноза. Дифференциальный диагноз мледует проводить с плоскоклеточной папилломой и в редких случаях с раком мочевого пузыря. После морфологического подтверждения диагноза возможно проведение лечения. В наших наблюдениях многие паценты имели такие факторф рецидивирования инфекций мочевых путей, как аномалии аномалии расположения наружного отверстия уретры, хронический уретрит, хронический рецидивирующий цистит. У данной категории пациенток во время проведения инстилляций целесообразна профилактика обострения инфекции. Эффективным оказалось применение Канефрона по 2 драже 3 раза в день. Ни у одной пацентки не было отмечено обострение цистита на фоне инстилляций.
Источник: «Эффективная фаомакотерапия в урологии» №4 декабрь 2008
«Лейкоплакия мочевого пузыря – новый взгляд на проблему»
О.Б. Лоран, Л.А. Синякова, И.В. Косова, В.Е. Охриц РМАПО, Москва


Хорошая статья, спасибо за информацию.
Спасибо! Статья короткая,но информативная.Я сама доктор.Мучаюсь такой проблемой.Когда первый раз обнаружили лейкоплакию,то сразу сделали ТУР,а о дальнейшем лечении никто никто толком и не сказал.